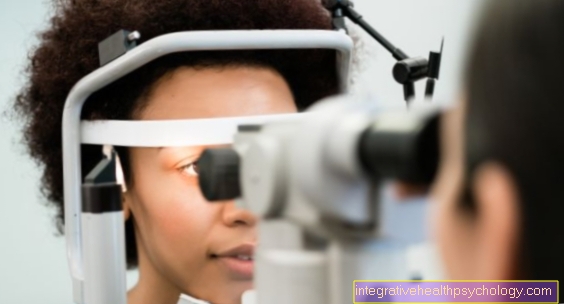
Komplikasi dengan Lasik
Risiko dan Komplikasi
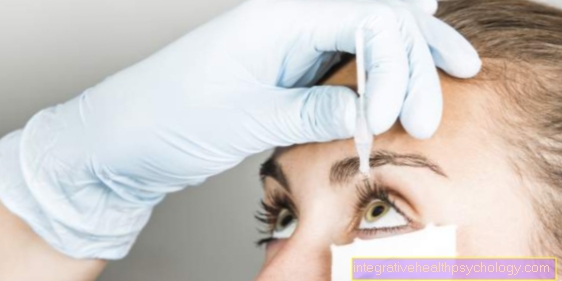
Komplikasi yang paling biasa selepas operasi Lasik menampakkan diri dalam bentuk mata kering. Gangguan ini muncul sebagai kemerosotan penglihatan, sedangkan rasa kering mengambil tempat duduk belakang. Ia berdasarkan pemusnahan serat saraf yang membekalkan kornea (Denervation) sebagai sebahagian daripada Lasik. Walau bagaimanapun, kebanyakan masa pulih dalam tempoh sehingga enam bulan selepas operasi. Hingga saat ini, pengganti air mata buatan harus digunakan untuk membasahi mata. Di samping itu, masuk akal untuk menggunakan gel atau salap untuk membasahi mata pada waktu malam.
Baca lebih lanjut mengenai perkara ini di: Mata laser

Tambahan pula, penglihatan kontras dapat terganggu akibat Lasik. Ini menampakkan dirinya sebagai kemerosotan penglihatan pada waktu senja atau malam. Risiko lain Lasik adalah Kesalahan pemotongan.
Potongan kornea (Kepak) boleh dipotong terlalu kecil, terlalu nipis atau bahkan dipisahkan sepenuhnya dengan mikrokeratom. Namun, kadar komplikasi ini sekarang hanya 0.5%
Selain itu, kecacatan epitel yang disebut boleh berlaku semasa Lasik. Ini bermaksud kecacatan pada lapisan atas kornea (epitelium). Risiko komplikasi Lasik ini meningkat dengan penggunaan anestetik terlalu awal atau terlalu banyak (ubat bius) semasa operasi atau kerana kelembapan mata yang tidak mencukupi semasa prosedur.
Malah pesakit dengan mata yang sangat kering atau perubahan pada tisu kornea (Distrofi kornea) mengalami peningkatan risiko kecacatan epitel selepas Lasik. Sekiranya terdapat kecacatan, ini dirawat dengan bantuan lensa pembalut, yang diletakkan di atas mata, dan dengan peningkatan dos titisan mata steroid selepas Lasik.
Baca lebih lanjut mengenai topik ini: Distrofi kornea
Sebagai komplikasi lebih lanjut, kerutan dapat terbentuk di flap setelah melakukan Lasik. Kedutan kecil (Lipatan Mikroberlaku terutamanya pada pesakit yang mengalami miopia teruk (Rabun) dirawat. Namun, sebagai peraturan, kedutan kecil ini muncul tanpa gejala. Sebaliknya, kedutan besar (Kedutan makro) di kepak boleh dikeluarkan secara pembedahan sejurus selepas Lasik. Untuk tujuan ini, kepak dipisahkan lagi, diregangkan sehingga lipatan hilang dan kemudian dipasang kembali. Walau bagaimanapun, dalam kes-kes yang teruk, penghapusan kedutan atau jahitan sementara selama beberapa minggu mungkin diperlukan.
Hingga dua persen kes, perubahan keradangan pada kornea, keratitis lamela difus, dapat terjadi setelah Lasik. "Keratitis" menggambarkan keradangan kornea dan "meresap" penyebaran keradangan ini secara rawak dan luas.
Ini sering disebabkan oleh kecacatan pada epitel kornea, bakteria atau residu di dalam bilik (antara muka) antara kepak dan tisu kornea. Komplikasi Lasik ini dirawat dengan titisan steroid, tablet steroid atau bilas.
Keradangan yang berkaitan dengan patogen - keratitis mikrob - juga disebut sebagai risiko operasi Lasik. Langkah-langkah yang harus diambil adalah terapi antibiotik sehubungan dengan pembilasan menyeluruh di bawah penutup yang diangkat. Flap mungkin juga harus dilepaskan sepenuhnya.
Jarang terdapat glaukoma (glaukoma) selepas Lasik, yang merupakan peningkatan tekanan intraokular. Ini berlaku akibat terapi steroid Lasik.
Selanjutnya, epitel kornea dangkal dapat tumbuh di kawasan sayatan kornea. Komplikasi Lasik ini berkembang pada sekitar satu peratus kes yang dirawat. Selagi ia tidak memburuk (perkembangan), komplikasi ini tidak perlu dirawat kerana kekurangan gejala.
Sekiranya residu kornea yang terlalu nipis kekal setelah ablasi kornea sebagai sebahagian daripada Lasik, ectasia kornea dapat terjadi, yang difahami sebagai penonjolan residu ini. Sekiranya kes seperti itu berlaku, lensa harus disesuaikan untuk penstabilan, cincin Ferrara yang disebut harus dimasukkan ke dalam tisu kornea atau keratoplasti (pemindahan kornea) dilakukan.