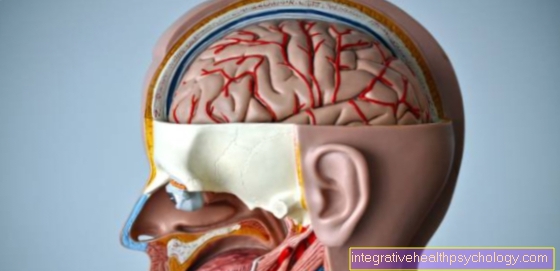
Anestesia
Definisi anestesia
Anestesia adalah keadaan tidak sedar yang disebabkan secara artifisial. Anestesia disebabkan oleh pemberian ubat dan digunakan untuk ini terapi dan atau diagnostik Lakukan langkah-langkah tanpa menyebabkan sensasi kesakitan.

Prosedur untuk anestesia
Proses anestesia dibahagikan kepada tiga peringkat:
- Sediakan pesakit untuk anestesia
- Melakukan anestesia
- Bangun dari anestesia dan susulan.
Bersedia untuk anestesia (disebut anestesia umum) juga merangkumi perbincangan yang dilakukan oleh pakar bius dengan pesakit sebelum anestesia. Ini bertujuan untuk mendedahkan kemungkinan risiko anestesia. Ini boleh penyakit jantung sebelumnya atau penyakit paru-paru. Pelbagai nilai darah seperti Pembekuan darah dan kemampuan darah untuk mengangkut oksigen (yang disebut tahap hemoglobin) diperiksa sebelum anestesia. Penting agar pesakit memberitahu pakar bius mengenai alahan yang ada. Perkara berikut sangat penting: Reaksi alergi terhadap ubat-ubatan tertentu (mis. Penisilin), alahan terhadap produk soya dan alahan pada tompok. Sekiranya kandungan perut pesakit berjalan semula (disebut refluks), mis. pada waktu malam, dia harus menyebutnya juga.
Anda mungkin juga berminat: Anestesia umum untuk operasi gigi kebijaksanaan
Sebelum operasi
Untuk memastikan tidur yang nyenyak dan mencukupi pada waktu malam sebelum operasi / anestesia, pil tidur boleh diresepkan. Ini biasanya adalah benzodiazepin seperti Rasa (Lorazepam). Ubat lain boleh diambil segera (tetapi sekurang-kurangnya setengah jam) sebelum operasi untuk menenangkan diri. Ini juga merupakan benzodiazepin, biasanya Dormicum (Midazolam). Walaupun larangan makan, minum dan merokok yang ketat harus dipatuhi sebelum operasi, tablet boleh diminum dengan beberapa teguk air.
Sekiranya terdapat ketakutan yang berlebihan terhadap operasi, ubat-ubatan homeopati juga boleh diambil terlebih dahulu, jika perlu, untuk, antara lain, melegakan kegelisahan atau mempengaruhi risiko trombosis secara positif.
Baca lebih lanjut mengenai topik ini: Nikmati Ekspedit
Persediaan untuk anestesia
Anestesia mesti dirancang secara individu. Untuk tujuan ini, perbincangan awal dengan pakar bius dan pesakit biasanya dilakukan sehari sebelum operasi. Ini akan diperjelaskan sama ada alahan tertentu atau penyakit sebelumnya wujud dan pesakit dimaklumkan mengenai risikonya. Maka perancangan sebenar operasi bermula.
Pakar bius memutuskan ubat dan sistem pengudaraan. Tidak lama sebelum anestesia, ceramah keselamatan diadakan, di mana maklumat penting diminta sekali lagi dan dipastikan bahawa ia adalah pesakit yang betul dan operasi yang betul.
Hanya setelah perbincangan ini pengenalan bermula. Persiapan untuk anestesia biasanya dilakukan oleh perawat (selalunya dengan latihan pakar dalam bidang anestesia dan perubatan rawatan intensif). Tujuan utama persediaan sebelum anestesia adalah untuk sentiasa memantau tanda-tanda penting:
EKG secara berterusan memperoleh tindakan jantung, manset tekanan darah di lengan atas mengukur tekanan darah, klip di jari memberikan maklum balas berterusan mengenai kandungan oksigen dalam darah.
Agar dapat menyuntik ubat dan cairan secara langsung ke aliran darah, urat harus terlebih dahulu menusuk untuk membuat akses vena kekal. Ini sering berlaku pada kedua-dua lengan bawah
Induksi anestesia
Induksi anestesia menggambarkan persiapan untuk anestesia dan memastikan fungsi pernafasan dan peredaran darah. Semasa operasi, inisiasi ini berlaku di bilik di hadapan bilik operasi dan dilakukan oleh pakar bius atau pakar bius. Dalam keadaan darurat, bagaimanapun, ini juga dapat dilakukan di jalan oleh perkhidmatan penyelamat, tetapi ini berkaitan dengan risiko yang lebih besar. Pertama sekali, pesakit diberi akses vena supaya ubat dapat diberikan dan monitor pemantauan disambungkan.
Pakar bius secara beransur-ansur memberikan ubat anestetik. Pesakit jatuh dalam keadaan senja dan tertidur. Sebaik sahaja pernafasan anda berhenti, pakar bius mengambil alih ventilasi dan mengamankan saluran udara dengan tiub pengudaraan di saluran angin. Pengudaraan sekarang boleh diteruskan oleh ventilator. Apabila persiapan selesai, pesakit didorong ke bilik operasi dan lebih bersedia untuk operasi.
Induksi anestesia bermula dengan pemberian oksigen tulen, yang dihirup oleh pesakit melalui topeng selama beberapa minit. Oleh kerana paru-paru pesakit tidak mengisi dengan oksigen untuk waktu yang singkat setelah tertidur kerana bius, pemberian oksigen tulen ini berfungsi sebagai penyangga.
Seseorang bercakap mengenai praoksigenasi. Pertama, ubat penahan sakit yang kuat disuntik melalui kanula intravena semasa anestesia. Ini adalah opioid, selalunya fentanyl atau sufentanyl. Kesannya pada awalnya dinyatakan oleh rasa mengantuk dan mengantuk, yang pada umumnya dianggap menyenangkan. Pakar bius kemudian menyuntik anestetik sebenar (yang disebut Hypnotic- anestetik yang paling biasa adalah propofol. Tidur kemudian berlaku dalam masa kurang dari satu minit. Nafas kini diambil alih oleh pakar bius atau jururawat:
Untuk tujuan ini, udara dipompa ke dalam paru-paru dengan menggunakan beg tekanan melalui penutup mulut dan hidung. Sekiranya tidak ada kesukaran dengan bentuk pengudaraan ini, suntikan otot yang disebut disuntik. Di satu pihak, ini memudahkan intubasi yang mengikuti dan, dalam banyak kes, juga menjadikan operasi lebih mudah, kerana ototnya kurang tegang. Untuk dapat menjamin pengudaraan mekanikal semasa anestesia selama operasi, secara amnya ada dua cara mengepam udara ke dalam paru-paru.
Di satu pihak, topeng laring yang disebut, yang menutup pintu masuk ke lubang angin dengan cincin getah kembung.
Sebaliknya, tiub plastik (yang disebut. Tiub), yang dimasukkan ke dalam trakea melalui intubasi. Walaupun topeng laring lebih lembut pada orofaring, ventilasi melalui tiub memberikan perlindungan yang lebih baik terhadap kandungan perut yang melimpah ke paru-paru.
Baca lebih lanjut mengenai perkara ini di: Jenis anestesia - yang mana ada? dan anestesia intubasi
Semasa anestesia
Setelah berjaya meletakkan topeng laring atau intubasi, penting untuk menjaga tidur (anestesia) semasa operasi. Untuk tujuan ini, anestetik digunakan secara berterusan melalui kanula intravena (juga kebanyakannya Propofol) atau terus menerus diberikan ke paru-paru melalui nafas. Dalam kes pertama seseorang bercakap mengenai TIVA (anestesia intravena total), dalam kes kedua anestesia penyedutan. Anestetik penyedutan yang biasa digunakan adalah Desflurane, Sevoflurane dan Isofluran. Kebebasan dari kesakitan dijamin dengan pemberian opioid berulang atau berterusan melalui kanula intravena.
Sepanjang tempoh anestesia, pakar bius memantau fungsi penting pesakit:
- bernafas
- Tekanan darah dan
- Fungsi jantung.
Sejauh mana tahap anestesia dapat ditentukan dengan mengawal gelombang otak. Di sini, elektrod di dahi dan pelipis digunakan untuk mendapatkan gelombang otak dan dengan demikian tidur yang mendalam (disebut pemantauan BIS).
Semasa pengalihan anestesia, pesakit mula bernafas secara bebas lagi. Pada masa ini tiub atau topeng laring tercabut.
Dalam beberapa jam selepas anestesia atau pembedahan, tekanan darah, tahap oksigen darah dan aktiviti jantung dipantau. Di hospital, ini berlaku di bilik pemulihan yang disebut.
Pengalihan anestesia
Pengalihan anestetik juga merupakan permulaan fasa bangun.Bagi kebanyakan ubat, cukup untuk menunggu dan menghentikan bekalan lebih jauh untuk membalikkan kesannya. Pakar bius biasanya merancang ini semasa dia memerhatikan operasi, sehingga pemulihan hanya memerlukan waktu yang singkat.
Beberapa ubat juga boleh dimatikan dengan penawar. Ini berfungsi dengan opioid dan relaksan otot tertentu.
Apabila anestetik hilang, badan secara beransur-ansur mula mengawal fungsinya sendiri dan pernafasannya sendiri bermula. Pakar bius memerhatikan perkara ini dan bercakap dengan pesakit. Sebaik sahaja pernafasan seseorang mencukupi, selang pengudaraan ditarik keluar, yang sering terjadi di bilik operasi. Dalam kes yang jarang berlaku, jika pernafasan tidak mencukupi, selang ventilasi baru mesti diletakkan.
Pesakit kemudian dibawa ke bilik pemulihan, di mana pemeriksaan lebih lanjut mengenai fungsi tubuh dilakukan. Pakar anestesi menyertai penyingkiran anestesia sepanjang masa, sehingga campur tangan dapat dilakukan sekiranya berlaku komplikasi. Pada sesetengah pesakit, penghapusan memerlukan masa lebih lama, kerana pemecahan ubat tidak berfungsi dengan cepat untuk semua orang.
Baca segala-galanya mengenai topik di sini: Pengalihan anestesia - prosedur, tempoh dan risiko
Bangun masa
Masa untuk bangun bermula apabila anestesia dikeringkan dan kepekatan ubat dalam darah menurun. Pernafasan bebas masuk dan mata anda dapat dibuka atas permintaan. Sebaik sahaja tiub pengudaraan dikeluarkan, pesakit dibawa ke bilik pemulihan dan terus dipantau dengan teliti. B.
Kesedaran sedikit terbangun di ruang operasi, tetapi memerlukan beberapa jam untuk bangun. Kesan selepas seperti mual dan muntah dapat ditindak balas secara langsung di bilik pemulihan, dan komplikasi yang lebih serius juga dapat dikenal pasti dengan mudah.
Selepas anestesia umum, kekeliruan sering terjadi, yang juga digunakan untuk menentukan waktu bangun. Ini berakhir apabila orang yang bersangkutan berorientasikan sepenuhnya. Ini bermaksud bahawa orang yang berkenaan mesti mengetahui nama mereka sendiri, dapat menganggarkan tarikh dan mengetahui di mana mereka berada. Hanya apabila orang yang berkenaan dapat menjawab soalan-soalan ini dengan selamat, mereka akan dipindahkan ke wad biasa.
Operasi utama dengan koma tiruan seterusnya adalah pengecualian. Pesakit ini sering dipindahkan terus ke unit rawatan rapi dan hanya dikeluarkan dari anestesia setelah kesihatan mereka stabil.
Selepas anestesia
Anestesia am selalu memberi tekanan pada badan dan mempunyai beberapa kesan selepasnya. Ubat anestetik bertindak secara terpusat dan dengan demikian pada otak. Akibat biasa dari anestesia adalah sedikit kekeliruan setelah bangun tidur. Dalam kebanyakan kes, ini akan berkurang setelah beberapa jam.
Pada beberapa orang yang terjejas, terutama orang tua, bagaimanapun, kecelaruan jangka panjang dapat berkembang, yang dalam kes-kes yang melampau dapat menyebabkan keperluan perawatan kekal.
Pada kanak-kanak, kekeliruan sering muncul dengan menjerit dan mengoceh, kerana mereka tidak dapat menilai keadaannya. Selanjutnya, orang sering mengadu mual dan muntah setelah anestesia, kerana tubuh berusaha menyingkirkan ubat-ubatan dan toksin biasanya memasuki badan melalui saluran gastrointestinal.
Di sini anda boleh mengetahui lebih lanjut mengenai: Anestesia umum untuk kanak-kanak
Sakit kepala juga merupakan kesan anestesia yang biasa. Selain itu, pengudaraan boleh menyebabkan sakit tekak dan suara serak, kerana tiub pengudaraan menjengkelkan membran mukus dan pita suara. Beberapa penghidap juga mengadu keguguran rambut dan gangguan tidur, yang juga disebabkan oleh ubat kuat. Sebilangan besar akibatnya akan cepat sembuh tanpa campur tangan selanjutnya.
Baca lebih lanjut mengenai perkara berikut di sini: Kesan selepas anestesia umum
Risiko dan komplikasi anestesia
Banyak yang berlaku dalam perubatan moden sejak operasi pertama di bawah anestesia bermula. Walau bagaimanapun, kaedah baru tidak mengubah apa-apa mengenai fakta bahawa anestesia pada prinsipnya tidak berbahaya. Kerana di sebalik semua langkah pencegahan dan perkembangan selama beberapa dekad terakhir, anestesia tetap menjadi intervensi perubatan berisiko tinggi, di mana risiko dan komplikasi tidak dapat dikesampingkan sepenuhnya. Di seluruh dunia, di dalam negara anggota Organisasi Kesihatan Sedunia, sekitar 230 juta operasi dilakukan setiap tahun menggunakan anestesia umum, dan jumlahnya meningkat. Dengan jumlah operasi yang terlibat, komplikasi tidak dapat dielakkan.
Komplikasi yang berkaitan dengan anestesia telah disiasat dalam kajian. Satu kajian di Eropah mendapati 0.69 setiap 100,000 kematian secara khusus berkaitan dengan tindakan anestesiologi. Anestesia adalah salah satu langkah ini.
Baca lebih lanjut mengenai topik ini: Takut dengan anestesia / anestesia am
Kesan
Secara keseluruhan, kadar kematian, iaitu bahagian orang yang mati kerana anestesia, agak rendah. Peratusan orang yang mati akibat komplikasi semasa operasi yang tidak termasuk dalam bidang anestesiologi jauh lebih tinggi.
Kajian dari Amerika Syarikat mendedahkan peratusan penyebaran sebab kematian pada pesakit. Menurut kajian ini, 46.6% sebab utama mati akibat anestesia adalah overdosis anestetik. Di belakang, 42.5% kematian disebabkan oleh kesan sampingan anestetik. Hanya 3.6% kematian berkaitan dengan kehamilan, menurut kajian itu. Semasa menafsirkan angka-angka ini, harus diingat bahawa mereka menunjukkan langkah-langkah anestesiologi sebagai alasan kematian pesakit. Walaupun pada pesakit tua atau orang yang mempunyai komorbiditi yang relevan dalam keadaan buruk, kematiannya berada pada tahap rendah (27 / 100,000 - 55 / 100,000).
Selain kematian yang jarang berlaku, terdapat komplikasi lain yang boleh berlaku dengan anestesia umum.
Komplikasi anestesia yang jarang berlaku adalah lebam atau pendarahan berat, yang boleh berlaku akibat suntikan anestetik dan yang memerlukan rawatan perubatan. Jangkitan yang disebabkan oleh kateter yang ada dan yang boleh menyebabkan berlakunya sepsis, misalnya, sangat jarang berlaku. Perkara yang sama berlaku untuk kerosakan saraf, yang dapat dilihat setelah operasi dalam bentuk mati rasa, sakit dan tidak dapat bergerak.
Komplikasi yang lebih biasa adalah kerosakan yang boleh disebabkan oleh kedudukan semasa operasi. Komplikasi ini biasanya menampakkan diri dalam bentuk kelumpuhan sementara dan sedikit kerosakan kulit, yang pada kebiasaannya mundur setelah beberapa hari. Seperti kebanyakan ubat, reaksi alergi kadang-kadang berlaku dengan ubat bius. Walau bagaimanapun, biasanya hanya sedikit reaksi alergi yang berlaku, dalam kes yang jarang berlaku adalah kejutan alahan, yang memerlukan rawatan perubatan intensif.
Serak, sukar menelan dan kesedaran
Komplikasi yang biasa berlaku selepas operasi adalah serak dan sukar menelan, yang disebabkan oleh intubasi dan yang dalam kebanyakan kes dapat diselesaikan sendiri. Intubasi juga boleh merosakkan gigi malah mengakibatkan kehilangan gigi.
Satu komplikasi, yang menjadi perhatian utama banyak orang yang akan menjalani anestesia, adalah bahawa mereka mungkin menyedari operasi tersebut walaupun terdapat anestesia (perubatan: kesedaran). Oleh kerana pengalaman seperti itu boleh membawa akibat psikologi yang teruk pada 10% -30% kes, maka kebimbangan itu tidak berasas. Walau bagaimanapun, kekerapan berlakunya fenomena ini adalah sekitar 0.1% hingga 0.15%, yang sangat rendah.
Secara keseluruhan, komplikasi yang mengancam nyawa yang boleh dikaitkan dengan anestesia jarang berlaku. Namun, walaupun dengan prosedur anestesiologi paling moden, komplikasi tidak dapat dicegah dan dalam beberapa kes bahkan menyebabkan kematian pesakit. Ini disebabkan, antara lain, pada hakikat bahawa pada masa ini operasi dilakukan pada pesakit yang keadaan amnya dapat diklasifikasikan sebagai buruk kerana penyakit bersamaan yang teruk. Sekiranya anda mempunyai kebimbangan mengenai perlunya anestesia umum sebelum operasi, ini harus dinyatakan semasa perundingan anestesia sebelum operasi.
Baca lebih lanjut mengenai topik: Kesan sampingan anestetik dan komplikasi anestetik
Kesan sampingan anestesia
Kesan sampingan anestesia dapat menampakkan diri dengan cara yang sangat berbeza dan bergantung pada banyak faktor lain. Sekiranya komplikasi berlaku semasa atau selepas operasi, ini tidak semestinya disebabkan oleh anestesia. Risiko komplikasi semasa anestesia didasarkan, antara lain, pada kerana penyakit pesakit sebelumnya dan meningkat dengan bertambahnya usia. Kerosakan selepas prosedur atau kematian yang disebabkan oleh anestesia itu sendiri diletakkan pada peratusan yang sangat rendah.
Paru-paru dan saluran udara
Masalah yang mungkin timbul termasuk bernafas. Pada mulanya, penyisipan probe berongga (Tiub) ke dalam saluran angin sukar jika bengkak atau pendarahan menghalang pandangan struktur. Selanjutnya, aspirasi yang disebut boleh berlaku, iaitu penembusan benda asing seperti zarah makanan tersedak atau muntah ke saluran udara. Sekiranya berlaku, ini boleh dipindahkan, yang bermaksud risiko mati lemas bagi pesakit, atau seterusnya menyebabkan radang paru-paru. Walau bagaimanapun, aspirasi jarang membawa maut, kerana benda asing yang ditelan dikeluarkan secara endoskopi dan keradangan seterusnya dapat dicegah dengan terapi antibiotik.
Anda mungkin juga berminat dengan topik ini: Anestesia topeng
Sekiranya anestesia tidak cukup dalam atau jika saluran udara terganggu oleh intubasi terlalu banyak, bronkospasme yang disebut boleh berlaku. Otot-otot licin di dinding saluran angin dan bronkus secara naluriah menyekat, yang menyempitkan saluran udara. Pesakit dengan penyakit paru-paru yang diketahui (mis. Asma, COPD) mewakili kumpulan yang sangat kerap terkena.Ubat penenang otot atau bronkodilasi dan peningkatan tekanan pengudaraan memberikan kelegaan.
Kepada seorang Laryngospasme ia adalah ketika otot-otot kekejangan laring dan glotis ditutup. Nafas tidak lagi mungkin dan akibat kekurangan oksigen mengancam. Komplikasi ini lebih cenderung berlaku semasa pengalihan anestesia, iaitu ketika tiub dikeluarkan dari saluran angin. Dengan menggunakan ventilasi topeng, oksigen dapat diberikan, rembesan yang tersekat mesti dikeluarkan dan, dalam keadaan kecemasan, pelonggaran otot digunakan, yang melemaskan otot-otot laring.
Sistem kardiovaskular
Komplikasi lain yang mungkin berlaku melibatkan sistem kardiovaskular. Kesan penyebab anestetik, antara lain, saluran darah melebar, yang boleh menyebabkan tekanan darah turun, dan jantung berdegup kurang. Walaupun fakta ini tidak penting bagi pesakit yang sihat, pesakit yang lemah dengan sistem kardiovaskular yang sudah ada dapat bertindak balas sangat kuat terhadapnya. Penurunan tekanan darah yang cepat dirawat dengan cecair untuk meningkatkan jumlah darah dan ubat-ubatan yang menyempitkan saluran darah. Aritmia jantung yang berlaku dirawat dengan bahan yang sesuai (Antiaritmia) diperbaiki lagi. Ekstrasistol individu, iaitu degupan jantung tambahan dalam irama normal, kadang-kadang direkodkan, tetapi tidak menjadi perhatian. Serangan jantung semasa prosedur lebih cenderung berlaku pada pesakit dengan penyakit jantung. Dalam keadaan terburuk, akibat tekanan pembedahan, kekurangan darah dan bekalan otot jantung yang tidak mencukupi dapat menyebabkan serangan jantung, yang memerlukan langkah-langkah pemulihan semula. Untuk memastikan risiko ini serendah mungkin, rawatan ubat pesakit yang cedera sebelumnya dan pemantauan tekanan darah tetap disyorkan.
masalah mental
Keadaan yang ditakuti oleh beberapa orang semasa operasi adalah "kesedaran intraoperatif“ (Kesedaran), di mana pesakit kemudian mempunyai kenangan kata-kata atau ayat atau sensasi seperti rasa sakit, panik atau ketakutan. Kekerapannya dianggarkan 0.1-0.2% dan dalam kebanyakan kes kenangan yang ada tidak dianggap sebagai tekanan. Gangguan mental yang serius akibat pengalaman ini hanya sekali-sekala berlaku. Risiko keadaan terjaga seperti ini meningkat dengan dos anestetik yang lebih rendah dari segi penyakit sebelumnya, perlindungan saluran udara yang diperpanjang, pemberian relaksan otot, kecacatan teknikal pada peralatan yang bertanggungjawab, tetapi juga pada pesakit penyalahgunaan alkohol, ubat-ubatan atau pil tidur sebelumnya. Untuk mengecualikan kemungkinan sistem pemantauan terjaga sudah digunakan, yang mencatat aktiviti otak elektrik dan kemampuan persepsi pendengaran.
Tindak balas alahan
Reaksi alergi juga dianggap sebagai komplikasi yang mungkin berlaku, tetapi mereka jarang memainkan peranan. Relaksan otot adalah penyebab yang paling biasa, tetapi anestetik, antibiotik atau sarung tangan lateks juga boleh mencetuskan reaksi alergi. Ini dapat memperlihatkan dirinya sebagai kemerahan kulit yang sederhana, bronkus yang disekat dan kejutan anafilaksis dengan keruntuhan sistem peredaran darah sebagai akibatnya. Prosedur selebihnya terhad untuk menghilangkan alergen yang memicu dan memberikan cecair dan ubat untuk menstabilkan pesakit.
Pening dan muntah
Komplikasi anestesia yang ditakuti adalah mual dan muntah setelah anestesia, kerana terdapat risiko aspirasi (penyedutan) muntah. Sekiranya air liur atau muntah dihirup, jangkitan pernafasan dapat berkembang dengan mudah dan pesakit harus dipantau dan dirawat. Kejadian telah berkurang dalam beberapa tahun kebelakangan ini berkat teknik dan prosedur perubatan baru, tetapi kejadian tersebut masih boleh berlaku hingga kini. Kadar kejadian dalam beberapa tahun kebelakangan adalah sekitar satu kes aspirasi dalam operasi 2000-3000, dengan jumlah wanita hamil pada 1/1000 sedikit lebih tinggi.
Hipertermia malignan
Komplikasi yang sangat jarang berlaku adalah hipertermia malignan. Ini adalah penyakit yang diwarisi yang muncul untuk pertama kalinya ketika anestetik diberikan dan dianggap mengancam nyawa. Terdapat terlalu banyak pengaktifan serat otot, yang menggunakan tenaga secara tidak terkawal, yang pasti menyebabkan peningkatan karbon dioksida, kenaikan suhu dan pengasidan dalam badan. Gejala yang sesuai adalah otot kaku, berdebar-debar, dan kegagalan metabolik dan organ, yang akhirnya menyebabkan kematian. Sekiranya kecenderungan seperti itu dicurigai, ujian dapat dilakukan sebelumnya atau bahan pemicu dapat dikeluarkan. Dalam keadaan kecemasan, "Dantrolena"Digunakan, yang telah menurunkan kematian secara drastis dalam beberapa tahun terakhir.
Keadaan yang mengancam nyawa ini hanya dapat diatasi dengan menghentikan anestesia dengan segera atau dengan menggantikan ubat penyebabnya. Langkah-langkah lain termasuk penyejukan dan pemantauan perawatan intensif.
Baca lebih lanjut mengenai topik: Kesan sampingan anestesia dan kesan sampingan anestesia am
Jenis-jenis anestesia
Anestesia umum dapat dicapai dengan cara yang berbeza. Pelbagai jenis anestesia biasanya berbeza dari segi pelbagai ubat yang digunakan. Tidak setiap ubat sesuai untuk setiap pesakit dan setiap prosedur. Tempoh dan jenis prosedur sangat menentukan, kerana terdapat ubat bertindak pendek dan panjang.
Kemungkinan intoleransi dan alahan pesakit juga mesti diambil kira. Sebagai contoh mengenai ubat, perbezaan dibuat antara anestesia gas dan anestesia intravena total. Yang pertama tidak dapat digunakan dengan perubahan genetik tertentu, kerana ini dapat menyebabkan hipertermia malignan. Perbezaan lain adalah jenis pengudaraan. Untuk prosedur yang pendek, pengudaraan dengan topeng kadang-kadang mencukupi, sementara untuk prosedur yang panjang, tiub pengudaraan diperlukan. Oleh itu, anestesia umum dapat diubah dengan banyak tuas dan mesti dirancang secara individu, yang menjadikan klasifikasi tepat menjadi jenis hampir mustahil. Ini menjadikan anestesia kecemasan begitu berbahaya kerana perancangan tidak dapat dilakukan.
Anestetik
Anestetik terdiri daripada tiga jenis ubat, kerana tiga fungsi utama badan harus dikendalikan. Fungsi-fungsi ini adalah kesedaran, persepsi kesakitan dan fungsi otot.
Kumpulan ubat yang pertama adalah pil tidur atau ubat penenang, yang mematikan kesedaran. Ini termasuk, misalnya, propofol, thiopental dan etomidate.
Kumpulan kedua adalah opioid, yang mematikan sensasi kesakitan. Ini termasuk fentanil atau ketamin, yang mempunyai kesan yang jauh lebih kuat daripada morfin.
Kumpulan ubat terakhir adalah penenang otot.Ini semestinya mematikan penggunaan otot anda sendiri supaya pengudaraan dan pergerakan otot dari luar berfungsi dengan lebih baik. Contoh relaksan otot adalah suksinilkolin atau rocuronium.
Sebilangan besar ubat anestetik diberikan secara langsung melalui darah, tetapi gas anestetik juga dapat digunakan. Gas anestetik yang paling terkenal adalah sevoflurane atau isoflurane.
Semasa anestesia, pakar bius juga dapat mengawal fungsi peredaran darah dengan ubat. Tidak setiap ubat anestetik sesuai untuk setiap pesakit dan setiap prosedur, jadi pakar bius harus merancang anestetik secara individu. Oleh itu, anestesia kecemasan mempunyai risiko yang jauh lebih besar daripada intervensi yang dirancang.
Anestesia dengan propofol
Propofol adalah salah satu pil tidur dan ubat penenang yang kuat dan oleh itu boleh digunakan untuk mematikan kesedaran. Propofol secara eksklusif hipnotis dan tidak mempengaruhi sensasi kesakitan.
Kesannya berlaku dengan sangat cepat dan jangka hayat dalam darah tidak lama, yang bermaksud bahawa anestetik boleh dilakukan sebentar. Kesan sampingan yang serius jarang berlaku. Kehamilan atau alergi soya adalah alasan untuk tidak menggunakan propofol. Penjagaan khusus mesti dilakukan dengan anak-anak.
Baca lebih lanjut mengenai topik: Anestesia pendek dengan propofol
Anestesia CO2
Anestesia CO2 biasanya tidak bermaksud anestesia dalam pengertian klasik, yang dimulakan oleh ahli anestesi, tetapi ketidaksadaran yang mendalam kerana terlalu banyak CO2 dalam darah. Ini boleh datang dari proses tubuh sendiri dan juga dari pengaruh luaran.
Anestesia CO2 menggunakan CO2 badan sendiri boleh berlaku akibat keracunan dengan ubat-ubatan atau ubat-ubatan, tetapi juga dari kecederaan dada atau menjadi berat badan berlebihan. Ketiga-tiga penyebab yang sama ini adalah penurunan pernafasan dan oleh itu pengumpulan CO2 dalam darah. Punca lain adalah pengudaraan buatan yang kurang terkawal. Ini boleh disebabkan oleh pelbagai mekanisme pengawalseliaan di dalam badan, yang mempunyai kesan yang tidak diingini terhadap pengudaraan.
Peratusan oksigen yang tinggi khususnya dapat mempengaruhi pelepasan CO2 tubuh melalui sistem yang berbeza. Keracunan CO2 luaran boleh berlaku akibat kemalangan. Contohnya ialah pengumpulan CO2 dalam bilik bawah tanah atau silo fermentasi. Anestesia CO2 yang disasarkan tidak digunakan dalam perubatan dan hanya diketahui dari penyembelihan haiwan.
Gas anestetik
Gas anestetik, juga dikenal secara perubatan sebagai anestetik penyedutan, digunakan untuk mendorong dan mengekalkan anestesia umum. Tujuan ubat-ubatan ini adalah untuk mematikan kesedaran, persepsi kesakitan, mekanisme refleks dan relaksasi otot. Kesan lain dari gas anestetik adalah jurang ingatan yang sengaja dibuat mengenai semua yang berlaku semasa pemberian gas (amnesia).
Terdapat beberapa bahan berbeza yang digunakan sebagai gas anestetik di Jerman. Perbezaan dapat dibuat antara dua kumpulan zat, yang berbeza dalam keadaan fizikalnya pada suhu bilik. Xenon dan nitrat oksida gas pada suhu bilik, sedangkan yang disebut anestetik mudah menguap dalam bentuk cair dan harus diberikan melalui alat penguap. Ejen biasa dalam kumpulan bahan ini ialah isoflurane, sevoflurane dan desflurane.
Kesan gas anestetik boleh berdasarkan tahap pengikatan yang tinggi terhadap bahan berlemak (Lipofilik). Dengan cara ini, gas dapat masuk ke dalam darah dengan mudah setelah penyedutan dan kepekatannya dapat dikawal secara terkawal. Gas terkumpul terutamanya dalam tisu lemak seperti otak. Ini adalah kelebihan kerana mekanisme sedar yang akan dikawal dari sana dan gas anestetik berlaku dengan cepat. Mekanisme tindakan gas anestetik yang tepat tidak difahami sepenuhnya. Walau bagaimanapun, reaksi pada dinding sel dan saluran ion dibincangkan dan disyaki.
Dalam anestesia moden, pelbagai anestetik biasanya digunakan untuk mengurangkan kesan sampingan dari satu bahan dari ubat lain.
Kesan sampingan gas anestetik tidak dapat digeneralisasikan, kerana ini berbeza dari bahan aktif ke bahan aktif. Namun, semua bahan memiliki kesamaan bahawa ia boleh menyebabkan gangguan metabolik yang mengancam nyawa dengan kenaikan suhu badan (hipertermia malignan) sebagai kesan sampingan. Walaupun terdapat kesan sampingan yang jarang berlaku, ini adalah komplikasi yang sangat ditakuti dari sebarang anestesia di bawah anestetik penyedutan. Kesan sampingan lain adalah kerosakan bergantung pada dos pada otot jantung, saluran darah dan saluran udara. Kerosakan hati juga boleh disebabkan oleh penghapusan di hati.
Gas anestetik dikeluarkan dari badan dengan menghembuskan nafas setelah operasi selesai dan pesakit akan disedarkan semula.
Anestesia pada doktor gigi
Anestesia dan anestesia juga memainkan peranan penting dalam pergigian. Dalam kes intervensi yang lebih besar, yang mungkin juga melampaui rawatan pergigian individu, prosedur yang sesuai mesti digunakan untuk memastikan kebebasan dari kesakitan. Keperluan untuk anestesia juga dapat diberikan oleh pesakit yang sangat cemas yang tidak ingin menjalani pemeriksaan gigi atau rawatan ringan ketika sedar sepenuhnya. Terdapat pelbagai jenis anestesia gigi. Yang mana yang digunakan diputuskan oleh prosedur yang akan datang dan, jika mungkin, permintaan pesakit. Perbezaan luas dibuat antara anestesia tempatan, anestesia permukaan, ubat pelali dan anestesia umum.
Anestesia tempatan
Aplikasi yang paling biasa di doktor gigi adalah anestesia tempatan. Ini adalah anestetik tempatan yang berlaku di kawasan ujung saraf dan tidak mempengaruhi kesedaran. Anestetik disuntik ke lokasi yang diinginkan menggunakan picagari. Dalam anestesia tempatan, perbezaan dibuat antara anestesia penyusupan dan anestesia konduksi. Anestesia intraigamentary dan intraosseous adalah bawahan.
Dalam anestesia penyusupan, larutan disuntikkan berhampiran akar gigi atau di bawah selaput lendir. Dengan cara ini, gigi individu, tulang di sekitarnya dan kulit yang terlalu banyak, mis. Lapisan mulut atau kulit wajah. Varian ini terutama digunakan pada rahang atas.
Anestesia pengaliran
Anestesia litar adalah pilihan yang popular di kawasan rahang bawah. Anestetik tempatan diletakkan berhampiran dengan batang saraf untuk menjadikan seluruh kawasan bekalan saraf ini tidak sensitif terhadap kesakitan. Pada rahang bawah ini biasanya mempengaruhi "Saraf alveolar rendahr “, longgar diterjemahkan sebagai saraf gigi rahang bawah. Sejajar dengan ini, saraf maxillary yang disebut (Saraf rahang atas) terjejas.
Sekiranya hanya satu gigi sahaja yang harus dibius, ini boleh dilakukan dengan perkara di atas kaedah intraligamentary. Dalam kes ini, ubat dimasukkan terus ke dalam alat penahan gigi di akar dan, untuk mengetahui, menemui jalan melalui tulang ke hujung akar. Tisu di sekitarnya terhindar.
Intra-osseous, iaitu Pada tulang antara dua akar gigi, anestetik tempatan jarang diberikan pada masa ini, kerana peningkatan risiko jangkitan dan ketersediaan alternatif yang lebih baik menentangnya.
Anestesia permukaan
Anestesia permukaan kurang invasif. Dalam bentuk larutan bilas, salap atau semburan, hanya mukosa mulut dangkal yang mati rasa. Kaedah ini boleh berguna untuk mengurangkan rasa sakit pada tusukan suntikan berikutnya, yang terutama ditunjukkan pada kanak-kanak, atau untuk rawatan kecil pada gusi.
Penenang
Alternatif lain adalah ubat penenang. Pesakit dirawat dengan bahan yang menenangkan (penenang) kebanyakannya digabungkan dengan ubat penahan sakit (Penenang analgesik) dimasukkan ke dalam tidur senja di mana dia tidak merasa takut atau sakit. Pentadbiran (permohonanberlaku melalui urat ke dalam aliran darah (intravena). Walau bagaimanapun, ubat penenang mempunyai kesan kebiasaan dan potensi untuk bergantung pada jangka panjang. Selain itu, ketidakupayaan untuk memandu diharapkan setelah penenang. Sebaliknya, anestesia umum jauh lebih kompleks dan mempunyai risiko yang lebih besar. Pesakit mesti diudarakan secara artifisial dan sentiasa dipantau semasa prosedur. Fasa pemulihan selepas anestesia umum lebih lama dan kesan sampingan seperti mual dan muntah tidak jarang berlaku. Masa selepas rawatan, di mana anda harus mengelakkan makan dan minum, akhirnya bergantung pada prosedur itu sendiri dan bentuk anestesia yang dipilih. Langkah pencegahan ini bertujuan untuk melindungi rongga mulut dari kecederaan dan untuk mencegah pengambilan zarah makanan atau cecair.
Baca lebih lanjut mengenai topik ini: Anestesia tempatan dalam pergigian
Gigi bijak
Anestesia umum tidak semestinya diperlukan semasa mengeluarkan gigi kebijaksanaan. Keinginan untuk anestesia umum biasanya disebabkan oleh ketakutan, tetapi setiap anestetik umum memberikan risiko besar yang tidak seimbang.
Sebagai tambahan kepada risiko normal, risiko pendarahan semula meningkat kerana, tidak seperti anestesia tempatan, tidak ada ubat vasokonstriksi yang dapat digunakan. Salah satu kelebihan anestesia ialah kemampuan mengeluarkan keempat-empat gigi dalam satu operasi. Keputusan akhir mengenai jenis anestesia mesti dibuat bersama oleh pakar bius dan pesakit.
Anda boleh mengetahui lebih lanjut mengenai topik di sini:
- Tarik gigi kebijaksanaan di bawah anestesia umum
- Anestesia pada doktor gigi
Anestesia pada kanak-kanak
Di Jerman, kanak-kanak sehingga usia 14 tahun hanya boleh diberi ubat bius dengan persetujuan ibu bapa mereka. Antara usia 14 dan 18 tahun, kanak-kanak secara bebas dapat memutuskan sama ada akan menjalani anestetik atau tidak, dengan syarat doktor yang hadir tidak mempunyai keraguan mengenai kematangan anak itu. Oleh kerana kanak-kanak tidak dapat dilihat sebagai "orang dewasa kecil" dari sudut pandang perubatan, ada sejumlah ciri khas yang harus dipertimbangkan ketika menggunakan anestesia. Di samping itu, perbezaan dibuat antara tiga subkelompok: bayi pramatang, bayi baru lahir dan bayi serta balita, anak sekolah dan remaja. Pakar bius mesti menyesuaikan instrumennya dan dos narkotik dengan ciri fizikal. Contohnya, paru-paru yang lebih kecil dan saluran udara yang sempit, output jantung yang lebih rendah dan tempoh pengekalan yang lebih lama untuk pengambilan ubat di dalam badan kerana fungsi hati dan buah pinggang yang lebih rendah. Khususnya untuk bayi, bantalan pemanasan dan selimut atau lampu panas juga digunakan, kerana ini sejuk dengan cepat pada suhu bilik.
Baca lebih lanjut mengenai topik ini: Anestesia pada kanak-kanak
persiapan
Kanak-kanak juga harus berpuasa sebelum anestesia, iaitu pengambilan makanan terakhir mestilah tidak kurang dari 6 jam yang lalu, pengambilan cecair terakhir tidak kurang dari 2 jam yang lalu. Bayi boleh disusui sehingga 4 jam sebelumnya. Sekiranya ketenangan tidak diberikan, ada "aruhan urutan pantas"(RSI). Proses induksi anestesia intravena dimodifikasi dengan tujuan proses yang lebih cepat untuk menjaga risiko sesak nafas pada kandungan perut serendah mungkin. Sekiranya perlu sisa makanan boleh dikeluarkan melalui saluran gastrik. Pada kanak-kanak, sebagai tambahan kepada pentadbiran oksigen sebelumnya (Pra-oksigenasi) pengudaraan ringan antara kelonggaran otot menggunakan relaksan yang disebut dan penyisipan tiub pengudaraan seterusnya (Inkubasi) disyorkan kerana kanak-kanak menjadi kekurangan oksigen lebih awal daripada orang dewasa.
Induksi anestesia
Induksi penyedutan adalah bentuk yang popular untuk kanak-kanak kecil. Kanak-kanak menghirup anestetik (mis. Sevoflurane) melalui topeng, tertidur dan barulah kanula vena yang tinggal boleh dimasukkan tanpa rasa sakit. Kaedah ini menjadi berisiko sekiranya timbul komplikasi semasa fasa tidur dan masih belum ada akses vena melalui mana ubat dapat diberikan dengan cepat. Sebagai alternatif, induksi intravena (mis. Dengan Propofol), yang disyorkan untuk kanak-kanak dari usia 7 tahun atau dengan berat 25 kg. Dengan mematikan laman tusukan terlebih dahulu (Lidocaine / plaster yang mengandungi prilocaine atau salap) penyisipan kanula harus berjalan lancar. Induksi rektal dapat digunakan untuk anak-anak yang sangat kecil dan sangat cemas. Ubat (methohexital) dimasukkan ke dalam rektum kanak-kanak. Sebaik sahaja anak itu tidur, anestesia dapat dilanjutkan dengan cara lain. Terdapat juga pilihan aruhan hidung atau intramuskular. Dalam kes induksi anestesia hidung, ubat ini diperkenalkan melalui hidung oleh jarum suntik atau nebulizer, yang menjanjikan kesan cepat dan dapat dipercayai. Dalam kes lain, bahan aktif disuntik terus ke otot. Kini kaedah ini agak terkecuali dan digunakan terutamanya dalam perubatan kecemasan.
Sekiranya anestesia berjaya dimulakan, relaxer otot disuntik sama dengan pesakit dewasa, yang melemaskan otot dan mencegah pemicu refleks pelindung seperti batuk, tersedak dan muntah semasa saluran udara dilindungi (Inkubasi).
Anestesia semasa gastroskopi
Anestesia umum juga tidak semestinya diperlukan untuk gastroskopi. Sebagai alternatif, orang itu boleh diberi ubat penenang yang kuat dan tekaknya mati rasa dengan semburan. Bagi orang-orang yang sangat cemas atau tidak dapat bekerja dengan baik, seperti kanak-kanak, anestesia umum boleh berguna atau perlu. Di sini juga, risiko anestesia umum mesti ditimbang berbanding faedahnya.
Anestesia dan pil
Pada dasarnya, tidak ada bahaya dari pil dengan anestesia umum, tetapi banyak ubat yang mempengaruhi keberkesanan pil tersebut. Oleh kerana banyak ubat yang berbeza digunakan dalam anestesia umum, soalan ini tidak dapat dijawab secara umum.
Oleh kerana kontraseptif yang selamat tidak dapat dijamin, langkah-langkah tambahan untuk penggunaan kontraseptif harus digunakan dalam beberapa minggu pertama setelah anestesia. Untuk menjelaskan kes individu, doktor yang hadir harus dihubungi.
Anestesia walaupun selsema
Selsema ringan biasanya tidak menjadi penghalang untuk anestesia umum, tetapi pakar bius mesti membuat keputusan berdasarkan kes demi kes. Sekiranya batuk, mesti dijelaskan apakah pengudaraan dapat dipastikan semasa anestesia. Perlu ditimbang sama ada peningkatan risiko pengudaraan lebih serius daripada menangguhkan operasi.
Sedikit kenaikan suhu badan tidak secara automatik mewakili halangan, tetapi penyebab kenaikan suhu mesti dicari. Di sini juga, perlu ditimbang sama ada badan dapat menahan tekanan anestesia umum dan adakah masuk akal untuk menangguhkan operasi.
Sekiranya anda demam, anda hanya perlu melakukan operasi yang tidak dapat ditangguhkan, kerana badan sudah dalam keadaan tertekan. Sekiranya berlaku selesema, persoalan apakah perlu menangguhkannya selalu menjadi keputusan individu.
Ketahui lebih lanjut mengenai topik: Anestesia walaupun demam
kehamilan
Semasa mengandung, anestesia hanya boleh digunakan sekiranya diperlukan dan tidak dapat dipulihkan Campur tangan dipersoalkan. Pakar bius yang bertanggungjawab mesti dimaklumkan mengenai kehamilan yang mungkin atau ada sebagai sebahagian daripada setiap prosedur anestetik dan menjelaskan sepenuhnya risiko dan kemungkinan komplikasi kepada pesakit. Perbezaan asas dibuat antara keperluan untuk anestesia campur tangan ginekologi, seperti di Obstetrik, atau untuk operasi bukan ginekologi kerana penyakit sebelumnya. Kecuali yang pertama 2-3 minggu kehamilan (SSW) penggunaan anestetik sangat penting bagi anak sehingga minggu ke-16 kehamilan.
Terdapat beberapa perubahan fizikal yang perlu dipertimbangkan dalam prosedur anestetik pada pesakit hamil. Contohnya, wanita hamil berlaku tidak semena-mena, sebab itulah pengudaraan hanya disediakan melalui tiub intubasi dan bukan melalui a Topeng pengudaraan boleh dilakukan untuk mengelakkan pengambilan muntah (aspirasi) untuk mengelakkan. Di samping itu, perlu diperhatikan bahawa ubat anestetik mula berfungsi lebih awal dan penurunan kesannya lebih cepat apabila anestesia dikeringkan. Melindungi saluran udara boleh menjadi lebih sukar kerana selaput lendir pada wanita hamil lebih baik dibekalkan dengan darah dan kecederaan ringan menyebabkan pendarahan yang lebih berat. A bekalan oksigen yang mencukupi juga sangat diperlukan untuk ibu dan anak, di mana lebihan bekalan juga berbahaya, kerana penghantaran oksigen kepada anak terganggu.
Di samping itu, Pembekuan darah meningkatkan risiko apa trombosis atau Embolisme ditinggikan. Anak itu juga terdedah kepada narkotik di rahim, kerana ini melalui plasenta dan tali pusat memasuki aliran darah janin.Seperti anestesia umum, risiko komplikasi semasa kehamilan adalah Keguguran atau kelahiran pramatang sedikit meningkat semasa a PDA (Anestesia epidural), yang sering digunakan untuk melahirkan tanpa rasa sakit dan biasanya boleh diterima dengan baik. Komplikasi yang boleh berlaku semasa epidural termasuk lebih tiba-tiba Penurunan tekanan darah, demam atau sakit kepala pada hari-hari selepas itu oleh kerengsaan meninges di saluran tulang belakang. Penurunan tekanan darah dapat diatasi dengan infus, yang meningkatkan jumlah darah dalam peredaran darah. Pada bahan vasokonstriksi (Vasopresor) harus dielakkan, kerana ini mengurangkan aliran darah ke rahim dan dengan itu boleh membahayakan anak.
Anestesia untuk permainan usus
Kolonoskopi (Kolonoskopi) kebanyakannya digunakan dalam amalan perubatan khusus (Ahli gastroenterologiatau secara pesakit luar di hospital. Semasa pemeriksaan, endoskopi bergerak dimasukkan ke dalam dubur dan dari sana mendorong sepanjang usus ke peralihan ke usus kecil.
Prosedur ini secara amnya dikaitkan dengan sedikit kesakitan, tetapi memajukan instrumen sering kali merasa tidak selesa. Oleh itu, jika dikehendaki, pesakit boleh diberi ubat penenang (mis. Midazolam) sering diberikan bersama dengan ubat penghilang rasa sakit seperti tramadol melalui suntikan. Gabungan ini dikenali sebagai ubat penenang analgesik. Ini menampakkan dirinya sebagai sejenis tidur senja, di mana, antara lain, Berbeza dengan anestesia, pengudaraan luaran tidak diperlukan. Anestesia pendek yang disebut dengan propofol kini juga digunakan.
Pemeriksaan secara amnya dianggap selamat dan tidak berbahaya. Perlu dinyatakan, bagaimanapun, bahawa pilihan ubat penenang atau anestesia sebelum kolonoskopi meningkatkan risiko komplikasi secara signifikan, walaupun pemantauan berhati-hati terhadap apa yang disebut parameter penting (mis. Nadi, ketepuan oksigen, tekanan darah) oleh kakitangan perubatan. Sekiranya ubat yang digunakan kurang ditoleransi, ini biasanya memberi kesan kepada sistem kardiovaskular dan paru-paru. Oleh itu, keputusan untuk menggunakan anestesia semasa kolonoskopi tidak boleh dibuat ringan dan masih boleh dibuat semasa pemeriksaan.
Baca lebih lanjut mengenai topik ini: Anestesia untuk kolonoskopi